В конце 2019 года в Китае произошла вспышка новой коронавирусной инфекции с эпицентром в городе Ухань, провинция Хубэй. Международный комитет по таксономии вирусов дал официальное название возбудителю инфекции SARS-CoV-2, а Всемирная организация здравоохранения присвоила официальное название заболеванию, вызванной новым коронавирусом, –COVID-19 («Coronavirus disease 2019»).
По тяжести течения отмечаются различные формы этого заболевания от бессимптомных до тяжелых, которые могут приводить к летальному исходу. Согласно одной из теорий, тяжелые формы течения COVID-19 могут быть связаны с чрезмерной реакцией иммунной си-стемы организма, называемой «цитокиновым штормом». Когда вирус SARS-CoV-2 попадает в легкие, он привлекает иммунные клетки в зону повреждения, что приводит к локализованному воспалению. В некоторых случаях происходит неконтролируемая чрезмерная вы-работка цитокинов, которые активируют большое количество иммунных клеток, происходит гипервоспаление. Такая дисрегуляция иммунного ответа приводит к повышенной проница-емости капилляров, дыхательной недостаточности в результате прогрессирующего повреждения легких, острому респираторному дистресссиндрому и полиорганной недостаточности [3]. Лабораторными признаками «цитокинового шторма» являются тромбоцитопения и лейкопения, а также повышение следующих показателей: ферритина, С-реактивного белка (СРБ), триглицеридов, лактатдегидрогеназы, АЛТ, АСТ, билирубина, фибриногена, D-димера, интерлейкина 6 (IL-6) [3, 4]. В настоящее время всем пациентам стяжелой формой COVID-19 рекомендуется проводить лабораторный скрининг уровней медиаторов гипервоспаления.
Существуют различные способы коррекции «цитокинового шторма». Терапевтические варианты включают использование стероидов, внутривенного иммуноглобулина, селективную блокаду цитокинов и ингибирование янускиназ [5]. Так, результаты многоцентрового исследования продемонстрировали эффективность препарата тоцилизумаб (блокатор рецептора IL-6) у больных COVID-19 [8]. Особый интерес представляют методы механического очищения крови от медиаторов воспаления такие, как цитокиновая сорбция и селективная плазмофильтрация.
Для определения эффективности различных методов лечения, оценки динамики состояния больного методом выбора может стать компьютерная томография (КТ), которая позволяет объективно характеризовать повреждение легочной ткани.
Клиническое наблюдение
Приводим клинический случай пациента В., 59 лет, который поступил в COVID центр на базе Национального медицинского исследовательского центра кардиологии (НМИЦ кардиологии) 02.05.2020 г. с жалобами на повышение температуры тела до 38,7ᵒС, сухой кашель, слабостьи потерю обоняния. Больным себя считает с 29.04.2020 г., когда впервые отметил усебя повышение температуры тела до 37,2ᵒС. Втот же день пациент был осмотрен врачом, амбулаторно начата терапия Амоксиклавом, произведен забор назофарингеального мазка для ПЦР на SARS-CoV-2. В связи с ухудшением самочувствия больного, нарастанием лихорадки до 38ᵒС02.05.2020 г. больному амбулаторно была выполнена КТ органов грудной клетки, по результатам которой выявлены признаки двусторонней полисегментарной вирусной пневмонии с вовлечением до 10% легочной паренхимы (КТ-1). Больной был госпитализирован в НМИЦ кардиологии с предварительным клиническим диагнозом: «Внебольничная двусторонняя пневмония. Подозрение на коронавирусную инфекцию».
Из анамнеза стало известно, что сопутствующих хронических заболеваний у больного не было. Объективный статус при поступлении: состояние средней степени тяжести; кожные покровы чистые, обычной окраски; ЧСС = 81 в минуту; ЧДД = 20 в минуту; АД = 122/72; SpO2 = 96% на атмосферном воздухе; температура тела 38,1ᵒС. По результатам лабораторных исследований отмечалось выраженное увеличение уровня СРБ= 193,1 мг/л.
Согласно действовавшим рекомендациям была инициирована терапия: Гидроксихлорохин 400 мг/сутки, Азитромицин 500 мг/сутки, продолжен прием Амоксиклава 2 г/сутки. Для профилактики тромбо эмболических осложнений был назначен Эноксапарин Натрия 40 мг.
Кроме того, была назначена Джакави 5 мг 2 раза в сутки per os для предотвращения «цитокинового шторма». Однако, в связи с развитием побочных эффектов в виде головокружения, тошноты и мучительного кашля с рвотой, было принято решение об отмене Джакави и применении препарата Эфлейры 120 мг подкожно.
Несмотря на проводимое лечение в после-дующие дни состояние больного стало ухудшаться: стойко сохранялась и нарастала лихорадка (до 39,3ᵒС), появилась дыхательная недостаточность ввидетахипноэдо30 в минуту, показатели сатурации крови снижались: SpO2 = 89% на атмосферном воздухе; 93% на фоне инсуффляции увлажненного кислорода через носовые канюли 5 л/мин. В анализах крови отмечалось увеличение уровня СРБ = 224 мг/л и IL-6 = 449 пг/мл.
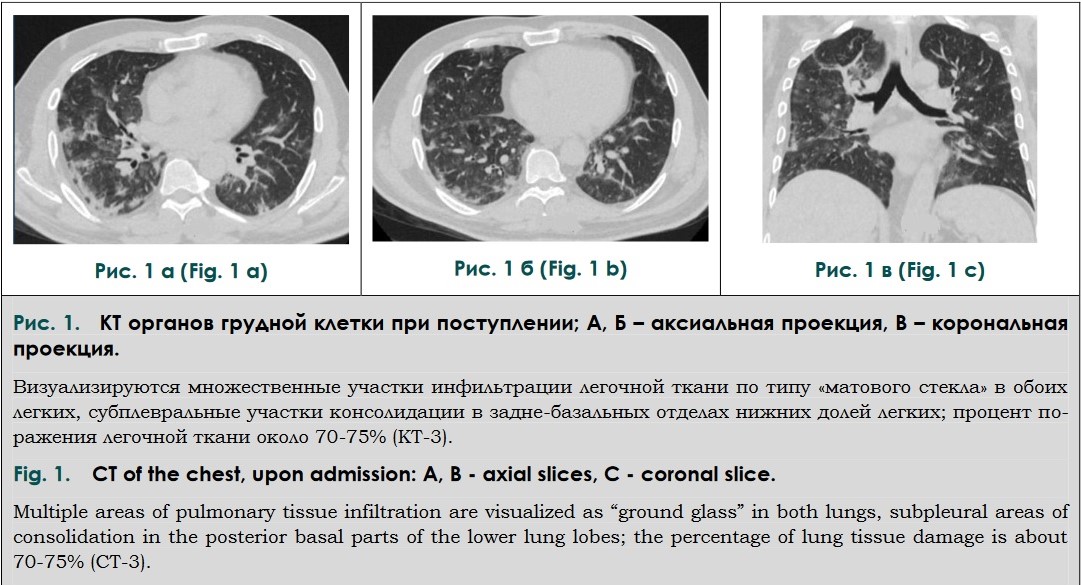
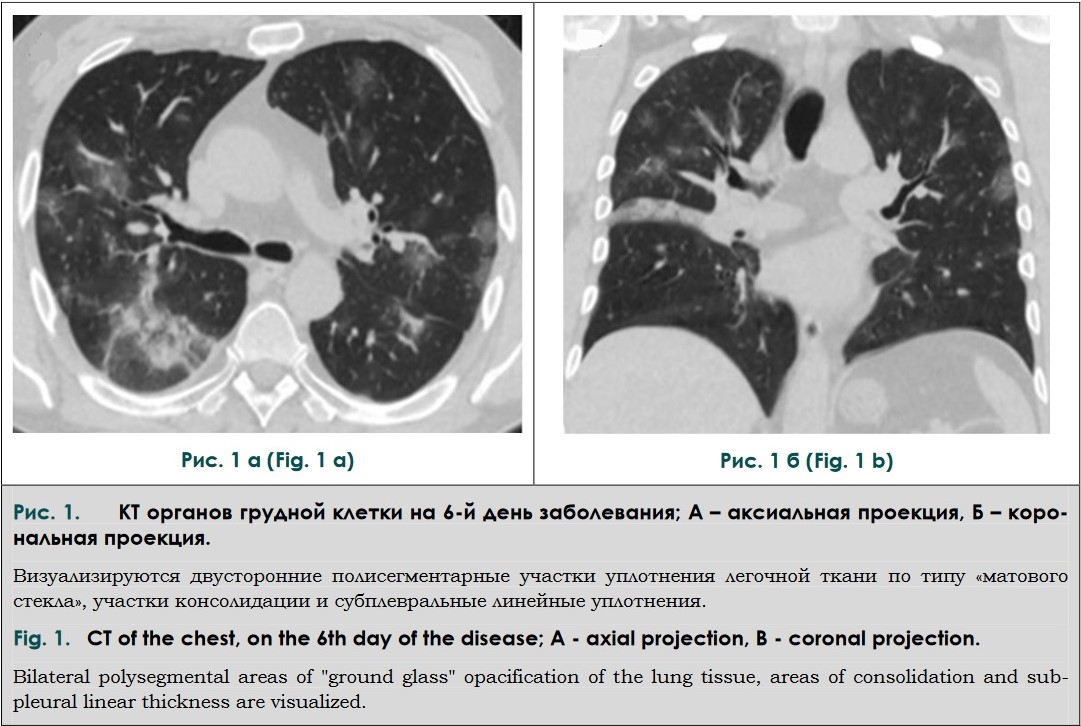
На третий день госпитализации была про-ведена КТ органов грудной клетки (от 04.05.2020 г.), по результатам которой отмечалась отрицательная динамика (рис. 1). Были выявлены множественные двусторонние полисегментарные участки уплотнения легочной ткани по типу «матового стекла», расположенные преимущественно субплеврально и перибронхиально, небольшие участки консолидации легочной ткани и субплевральные линейные уплотнения. Поражение легочной ткани составляло около 40% и соответствовало средней степени тяжести КТ-2.
05.05.2020 г. пациенту был введен ингибитор интерлейкина Сарилумаб 200 мг в качестве иммуносупрессора. Однако продолжала нарастать дыхательная недостаточность (ЧДД = 40 в минуту) с десатурацией крови (SpO2 = 84%), в связи с чем, 07.05.2020 г. больной был переведен в ПРИТ.
07.05.2020 г. и 08.05.2020 г. в условиях ПРИТ больному было проведено 2 сеанса цитокиновой сорбции и селективной плазмофильтрации с использованием аппарата «Гемма», сорбционной колонки HA330 (Jafron) и плазменного фильтра Evaclio 2C (скорость перфузии 115 мл/мин, объем эффлюента 23% от общего объема перфузированной крови). Кроме того, в течение трех дней проводилась СРАР-терапия, которая заключается в обеспечении постоянно-го положительного давления в дыхательных путях при помощи специальных компрессоров. На этом фоне была отмечалась положительная д-намика лабораторных показателей в виде снижения уровней СРБ = 84 мг/л, IL-6 = 258 пг/мл, нормализовалась температура тела до 36,3ᵒС, однако, сохранялась гипоксемия (SpO2 = 87% на атмосферном воздухе, 97% на фоне инсуффляции увлажненного кислорода через носовые канюли 10 л/мин).
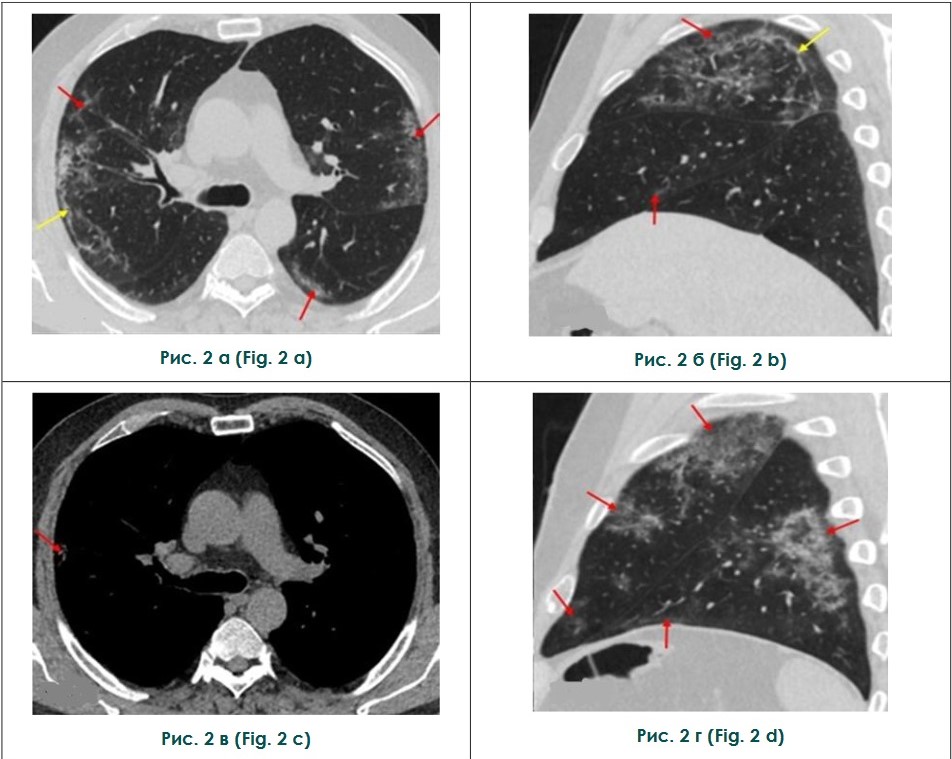
09.05.2020 г. была выполнена КТ органов грудной клетки, по результатам которой отмечалась отрицательная динамика в виде значительного увеличения объема поражения легочной паренхимы до 80% от объема легких, что соответствует критической степени тяжести КТ-4. Инфильтративные изменения приобрели диффузный характер и сочетались с ретикулярными изменениями. Кроме того, отмечалось появление умеренного количества жидкости в плевральных полостях (рис. 2).
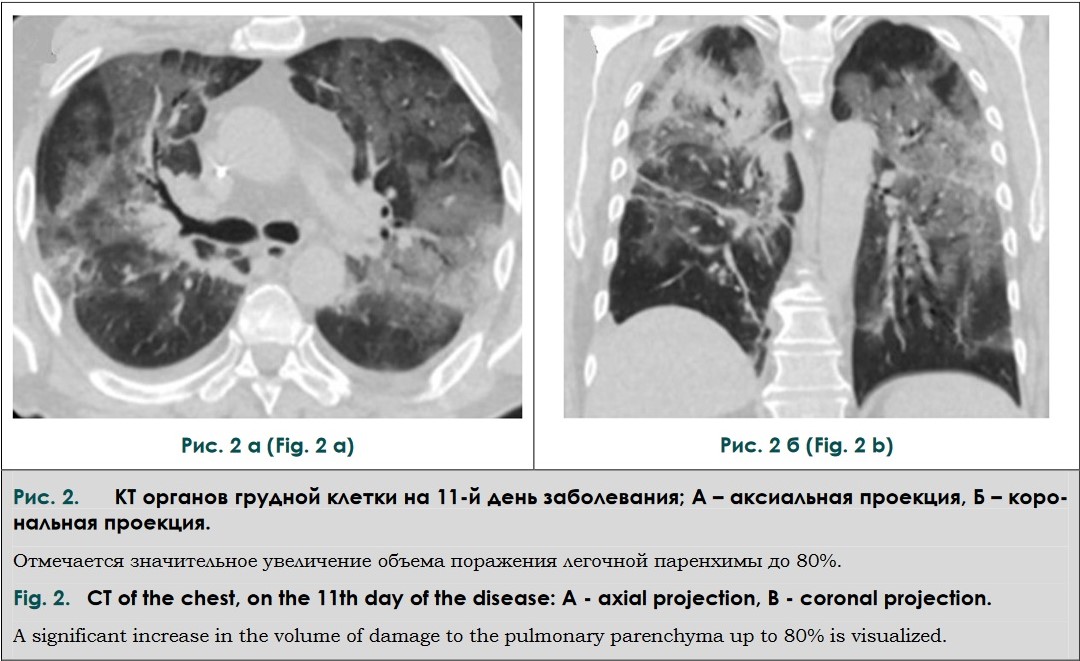
В связи с ухудшением состояния больного по данным КТ была начата терапия Дексаметазоном 16 мг в сутки в течение 3-х дней с после-дующей постепенной отменой. На этом фоне была отмечена положительная динамика клинико-лабораторных показателей: СРБ = 1 мг/л, IL-6 = 2,4 пг/мл, температура тела 36,5ᵒС, SpO2 = 93% на атмосферном воздухе.
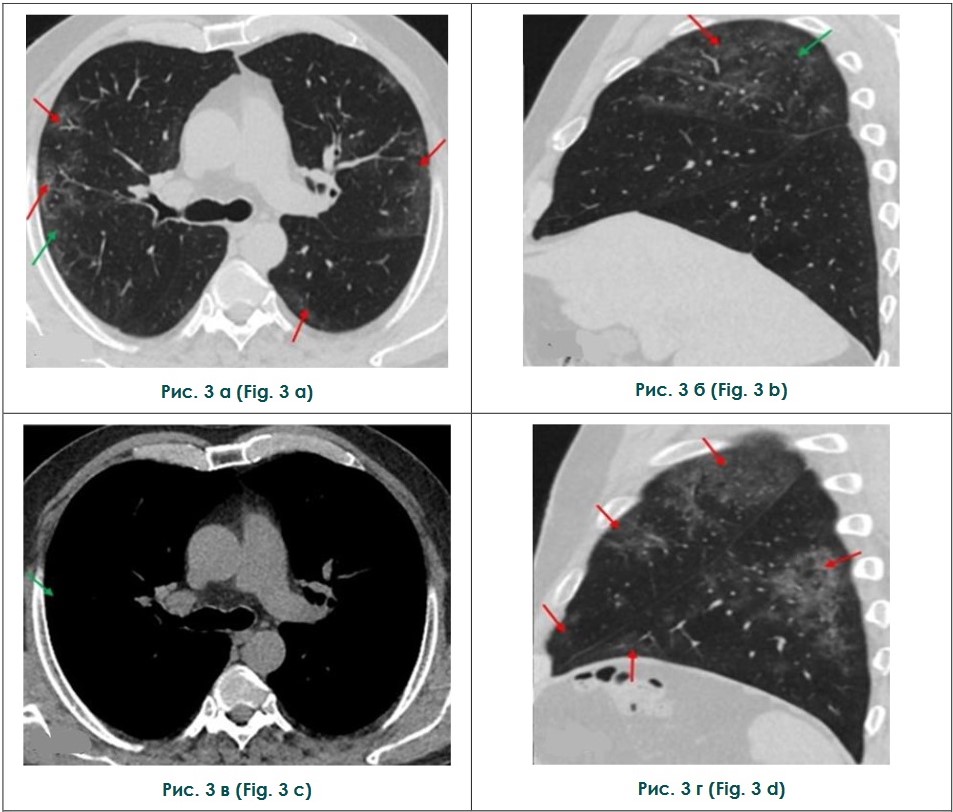
По результатам КТ органов грудной клетки от 15.05.2020 г. также была зафиксирована положительная динамика. Определяемые ранее зоны инфильтрации легочной ткани уменьшились в размерах, стали менее плотными, с трансформацией в сетчатые ретикулярные уплотнения и участки консолидации. Объем поражения легочной ткани уменьшился до 45%, что соответствует средней степени тяжести КТ-2 (рис. 3).

С учетом улучшения клинического состояния, нормализации уровня воспалительных маркеров, сохраняющейся нормальной температуры тела, положительной динамикой по данным КТ органов грудной клетки больной был выписан из стационара27.05.2020 г. (26-й день заболевания) для дальнейшего наблюдения и лечения в амбулаторных условиях.
Обсуждение
Новая коронавирусная инфекция SARS-CoV-2 за короткие сроки получила широкое распространение и стала причиной масштабной пандемии заболевания COVID-19. Болезнь часто сопровождается развитием вирусной пневмонии и ее тяжесть напрямую зависит от степени поражения легочной ткани. КТ играет важную вспомогательную роль в первичной диагностике COVID-19, обладая более высокой чувствительностью в сравнении с ПЦР к SARS-CoV-2 (98% против 71%) и дополняя данный метод тестирования [10]. Кроме того, КТ может служить надежным методом мониторинга развития заболевания и оценки эффективности терапии.
Несмотря на то, что группу риска тяжелого течения COVID-19 составляют в основном пациенты старшего возраста и люди, имеющие сопутствующие хронические заболевания, из-вестны случаи быстрого прогрессирования заболевания с развитием острого респираторного дистресс-синдрома вплоть до летального исхода у лиц молодого и среднего возраста. По некоторым данным, это может быть связано с «цитокиновым штормом». В настоящее время изучаются различные способы коррекции этого состояния у больных COVID-19, включая медикаментозную терапию и методы механиче-ского очищения крови от маркеров воспаления. При этом для мониторинга состояния больного и эффективности проводимой терапии могут применяться результаты КТ.
В данном клиническом примере представлен случай тяжелого течения COVID-19 у пациента 59 лет без сопутствующих хронических заболеваний, у которого отмечалась прогрессирующая двусторонняя пневмония. В ходе лечения были использованы различные терапевтические варианты ликвидации «цитокинового шторма», а также методы цитокиновой сорбции и селективной плазмофильтрации. Оценка эффективности терапии и мониторинг состояния больного проводились на основании данных клинико-лабораторных исследований и КТ органов грудной клетки. На определенном этапе лечения было отмечено несоответствие клинико-лабораторных показателей и результатов лучевого исследования: нормализации температуры тела, снижения уровней СРБ и IL-6 сопровождались отрицательной динамикой КТ-картины органов грудной клетки в виде значительного увеличения объема поражения легочной паренхимы до 80% от объема легких, что соответствовало критической степени тяжести КТ-4. Благодаря своевременному выявлению ухудшения состояния больного и коррекции терапии удалось достичь регресса клинических проявлений заболевания. Таким образом, КТ может служить методом выбора для оценки эффективности лечения при COVID-19, помогая оперативно и объективно оценить степень тяжести заболевания.
Заключение
Представленный клинический случай демонстрирует важную роль КТ органов грудной клетки как в первичной диагностике COVID-19, так и для последующего динамического мониторинга состояния больного и оценки эффективности лечения.