С 11 марта 2020 года во всем мире объявлена пандемия острого респираторного заболевания COVID-19 (Corona Virus Disease 2019, корона-вирусная болезнь 2019 года), вызываемого новым коронавирусом SARS-CoV-2. На 03.06.20 в мире зарегистрировано более 6,5 миллионов случаев заражения COVID-19 и 385 тысяч летальных исходов [1]. Для COVID-19 характерно наличие таких клинических симптомов острой респираторной вирусной инфекции, как лихорадка, кашель, в тяжелых случаях одышка, а также симптомы интоксикации: усталость и слабость, головная боль, диспепсия и диарея. Наиболее частые проявления тяжелых случаев –пневмония (76%) и гипоксия (38%) [2]. Основным методом лабораторного подтверждения наличия вируса является выявление РНК SARS-CoV-2 в мазке из носоглотки и/или ротоглотки методом полимеразной ценной реакции (ПЦР) с обратной транскрипцией. Однако, не-смотря на высокую специфичность метода, чувствительность ПЦР в выявлении COVID-19 не превышает 60-70%. Показано, что КТ имеет максимальную чувствительность в выявлении изменении в легких, характерных для COVID-19 пневмонии.
Клиническое наблюдение
Представлен клинический случай пациента К., 56 лет, который был госпитализирован по скорой помощи в ФГБУ «НМИЦ кардиологии» МЗ РФ 15.04.2020 г. с жалобами на повышение температуры тела до 38,5°C, влажный кашель, одышку, выраженную слабость, ощущение сдавленности в грудной клетке, ощущение потери обоняния и вкуса. Из анамнеза известно, что 11.04.2020 г. пациент отметил повышение температуры тела до 38°C и слабость, к врачам не обращался, самостоятельно дома принимал жаропонижающие препараты (парацетамол) –без эффекта. 15.04.2020 г. в связи с ухудшением состояния, усилением кашля и появлением выраженной одышки и ощущения сдавленности в грудной клетке, пациент вызвал бригаду скорой помощи и был госпитализирован в ФГБУ «НМИЦ Кардиологии» с диагнозом: «Коронавирусная инфекция неуточненная, тяжелого течения. Двусторонняя бронхопневмония. Альвеолярный отек, дыхательная недостаточность (ДН) 0-1 степени». Какие-либо указания на контакт с инфекционными больными или выезд за пределы РФ за последние 14 дней до заболевания у пациента отсутствовали. При осмотре в прием-ном отделении состояние пациента было расценено как тяжелое. Температура тела была 38,3°C, частота дыхания (ЧДД) 29 в минуту, ЧСС 93 ударов в минуту, артериальное давление 120/80 мм рт. ст., сатурация, измеренная пульсоксиметром (SpO2), составляла 94-95%.
15.04.2020 г. в стационаре пациенту была выполнена КТ органов грудной клетки, по результатам которой выявлены множественные участки очаговой интерстициальной инфильтрации по типу «матового стекла» всех долей лѐгких диаметром до 1,5 см, частично сливающиеся между собой, более выраженные в периферических отделах лѐгких с единичными зонами субплевральной консолидации. Процент поражения легочной ткани составлял около 70-75%, что соответствовало тяжелой степени поражения КТ-3 (рис. 1).
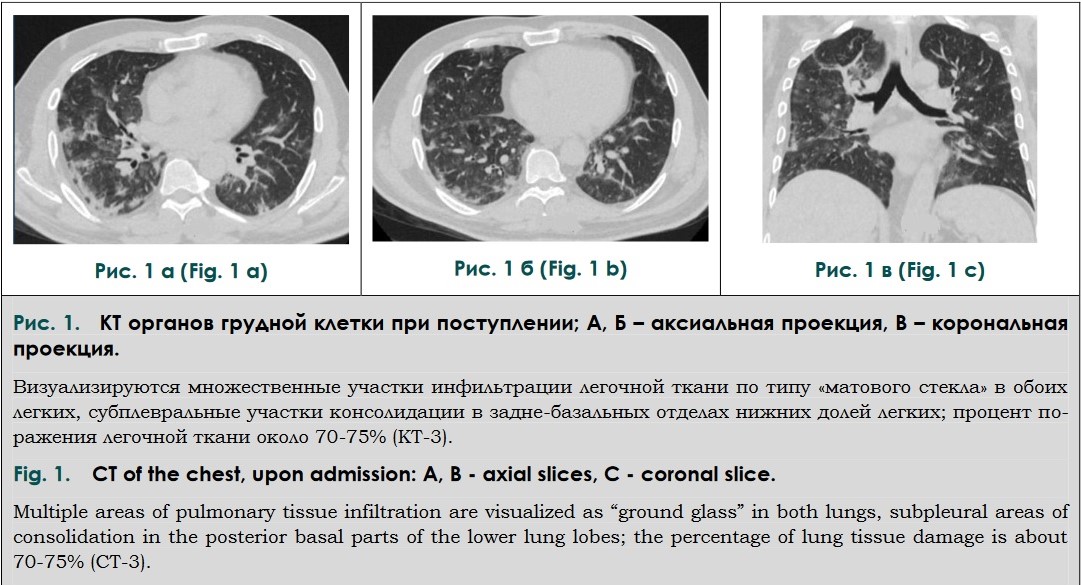
В лабораторных исследованиях отмечено повышение концентрации С-реактивного белка (СРБ) до 43 мг/л (N 0,00-5,00 мг/л), активность АЛТ составляла 62,0 Ед/л (N 3,0-40,0 Ед/л); АСТ 46,0 Ед/л (N 3,0-34,0 Ед/л). Число лейкоцитов 8,3 10*9/л (N 4,8-10,8 10*9/л), концентрация гемоглобина 15,59 г/дл (N 13,5-18,0 г/дл), концентрация D-димера 190,0 нг/мл (N 32,0-355,0 нг/мл).
Мазок на ПЦР к РНК SARS-CoV-2 при поступлении отрицательный, однако повторный мазок через три дня положительный.
В стационаре проводилась следующая терапия: гидроксихлорохин 200 мг 2 раза в день, азитромицин 500 мг, амоксиклав 1,2 мг внутривенно 3 раза. Кроме того, с целью профилактики тромбоэмболических осложнений проводилась терапия эноксапарином натрия в профилактической дозе.
На фоне проводимого лечения, уже через 5 суток, отмечалось стойкое снижение температуры тела до 37,3°C, отсутствие интоксикационного синдрома, гнойной мокроты, снижение уровня СРБ до 13 мг/л (N 0,00 -5,00 мг/л ), частота дыхательных движений не превышала 18 в минуту. Однако, повторный мазок на ПЦР к РНК SARS-CoV-2-дал положительный результат.
При КТ органов грудной клетки, выполненной в динамике через 5 дней после поступления, определялась положительная динамика в виде уменьшения распространѐнности и плотности полисегментарных инфильтративных изменений (по типу «матового стекла» и консолидации) в обоих легких, с исходом в тяжистые линейные субплевральные участки уплотнения. Процент поражения легочной ткани составлял около 50-60%, что по-прежнему соответствовало тяжелой степени КТ-3 (рис. 2).

На фоне проводимой терапии на 20-й день после госпитализации отмечалось значительное улучшение состояния пациента, стойкая нормализация температуры тела, отсутствие явлений дыхательной недостаточности, регрессировал кашель, вернулось обоняние. В анализе крови определялась нормализация уровня СРБ.
При контрольной КТ органов грудной клетки отмечалось снижение плотности и уменьшение количества и размеров участков инфильтрации. Субплеврально в задних отделах С2 и С6 правого легкого определялись линейные уплотнения легочной ткани толщиной 3-4 мм. Объем поражения легочной ткани уменьшился до 25%, что соответствовало легкой степени тяжести КТ-1 (рис. 3).

В связи с улучшением состояния, получением трех подряд отрицательных мазков на ПЦР к РНК SARS-CoV-2, отсутствием необходимости в дальнейшем стационарном лечении пациент был выписан под амбулаторное наблюдение.
Обсуждение
Клиническая симптоматика у большинства пациентов с коронавирусной инфекцией, как и у данного пациента, включает признаки поражения нижних дыхательных путей с лихорадкой, кашлем и одышкой.
В настоящее время приблизительно у 80% пациентов отмечается легкое течение инфекции без развития пневмонии или с пневмонией легкого или среднетяжелого течения, у 14% определяется тяжелое течение –затруднение дыхания и одышка, ЧДД более 30 в минуту, SpO2≤93%, PaO2/FiO2≤300, очаги диффузных инфильтративных изменений более 50% легочной ткани по данным рентгенографии, появившиеся за 24-48 часов от начала болезни, и у 5% встречается заболевание с такими критическими состояниями, как дыхательная недостаточность, септический шок, синдром полиорганной недостаточности.
Данный клинический случай демонстрирует тяжелую форму течения заболевания, осложненного пневмонией с наличием типичной для COVID-19 КТ-картины. Отрицательный результат мазков на ПЦР РНК-вируса не исключает диагноз COVID-19, у некоторых пациентов выявление пневмонии на КТ могут предшествовать положительному результату ПЦР на SARS-CoV-2, как это было в данном наблюдении. Многие авторы сходятся во мнении, что КТ является основным методом выбора в диагностике COVID-19 пневмонии и отмечают высокую информативность на этапах динамического наблюдения пациентов с разной степе-нью тяжести.
Поражение легких при COVID-19 проявляется на компьютерной томографии в виде кар-тины острой интерстициальной пневмонии с появлением полисегментарных уплотнений легочной ткани по типу «матового стекла» различной протяженности, как это продемонстрировано на примере данного пациента. Также могут наблюдаться утолщения интери интралобулярных перегородок,уплотнения легочной ткани по типу консолидации. На ранних стадиях заболевания возможно поражение только одной доли, но позднее, как правило, распространенность патологических изменений носит двусторонний полисегментарный характер. Большое клиническое значение при COVID-19 имеют повторные контрольные КТ-исследования в течение 3-14 дней на фоне про-водимого лечения. Прогрессирование заболевания характеризуется на КТ появлением новых очагов инфильтрации по типу «матового стекла», повышением плотности имеющихсяизменений и увеличением объема инфильтрации вплоть до диффузного альвеолярного повреждения (симптом «белых легких»). При благо-приятном течении пневмонии, которое наблюдалось у данного пациента, отмечается посте-пенное уменьшение плотности и протяженности инфильтративных изменений, при этом может сохраняться уплотнение легочного интерстиция в виде линейных тяжистых изменений. В исходе пневмонии COVID-19 отмечается полное разрешение инфильтративных изменений, либо может формироваться различной степени и протяженности поствоспалительный интерстициальный фиброз.
Заключение
Данный клинический случай демонстрирует целесообразность выполнения КТ у пациентов с симптомами, подозрительными на наличие COVID-19, даже при наличии отрицательного результата ПЦР-тестана SARS-CoV-2. КТ позволяет уточнить наличие изменений в легких, верифицировать диагноз вирусной пневмонии, определить степень выраженности и процент поражения легочной ткани. Кроме того, КТ эффективна для динамического мониторинга состояния легких и оценки эффективности проводимой терапии.




